* 발생 원인에 따른 분류
- 일차성 복강 내 감염은 세균의 자발적인 복강 내 침범에 의한 원인 미상의 감염이며 주로 유아나 소아 혹은 간경변 및 복막 투석 환자, 면역저하자에서 단일 미생물에 의해 발생
- 이차성 복강 내 감염은 위장관 천공, 장내 괴사 등으로 점차 복강 내 광범위하게 침투하는 감염의 과정을 포함하며, 다균성 감염이 흔함. 지역사회 획득 감염과 의료 관련 감염으로 분류
- 삼차성 복강 내 감염은 주로 이차성 복강 내 감염이 지속되거나 재발한 경우로 주로 병원성 미생물에 의해 발생. 일반적으로 이차성 복막염 치료를 위한 수술 후 발생하는 경우가 흔함
* 해부학적 위치에 따라 복잡성, 비복잡성으로 분류
- 복잡성 : 감염의 범위가 위장관을 넘어 복강으로 파급되어 농양이나 복막염이 발생한 경우
- 비복잡성 : 해부학적인 구분이 유지되면서 단일 장기에 국한되어 발생한 염증. 주로 위장관 벽내 염증 병변을 의미
* 복강 내 감염증이 시작된 장기의 위치에 따라 주요 원인균이 다름. 상부 위장관에서 하부 위장관으로 갈수록 노출되는 세균의 양과 혐기균의 비율 증가
- 위 천공 : Lactobacilli spp. Enterococcus facalis에 의한 감염 흔함
- 소장 천공 : Lactobacilli spp. Escherichia coli, Enterococcus facalis
- 대장 천공 : Bacteroides spp. 혹은 Bifidobacterium bifidum
- 환자는 제한적 복막염 또는 전체적 복막의 염증을 일으킬 수 있고, 패혈증 및 패혈성 쇼크로 진행할 수 있음. 적절한 항생제 사용 중요
1. 일차성 및 복잡성 복강 내 감염의 주요 원인균
- 가장 흔한 원인균은 Enterobacteriaceae로, Escherichia coli와 Klebsiella pneumoniae가 가장 흔함
- 의료 관련 복강 내 감염증이면, ESBL(Extended-spectrum b-lactamases) 생성균이나 Carbapenem 내성균, Enterococcus spp. 혹은 Candida spp. 의 가능성을 고려해야 함
- 혐기균 중에서는 Bacteroides fragilis와 Clostridium spp. 가 흔함
2. 일차성 복막염의 경험적 항생제 치료
- 원인균의 항생제 감수성 결과가 가장 중요한 기준이며, 나라별 지역별 차이가 있으므로 이를 가장 우선 고려
- 일차성 복막염을 일으키는 가장 흔한 원인균은 E.coli 및 K.pneumoniae를 포함한 Enterobacteriaceae이므로, 경험적 항생제로 3세대 Cephalosporins(Cefotaxime 또는 Ceftriaxone)을 우선 선택
- 의료 관련감염 등 항생제 내성균 분리의 위험도가 높은 경우, Cephalosporin 내성 Enterobacteriaceae 및 Enterococcus 균을 고려하여 Piperacillin/tazobactam 등의 좀 더 넓은 항균범위를 가진 경험적 항생제 치료 고려
- Carbapenem(Meropenem, Imipenem, Doripenem 등)의 경험적 항생제 치료는 일반적으로 권하지 않으며, 원인균 동정 후 특이적 치료에 사용
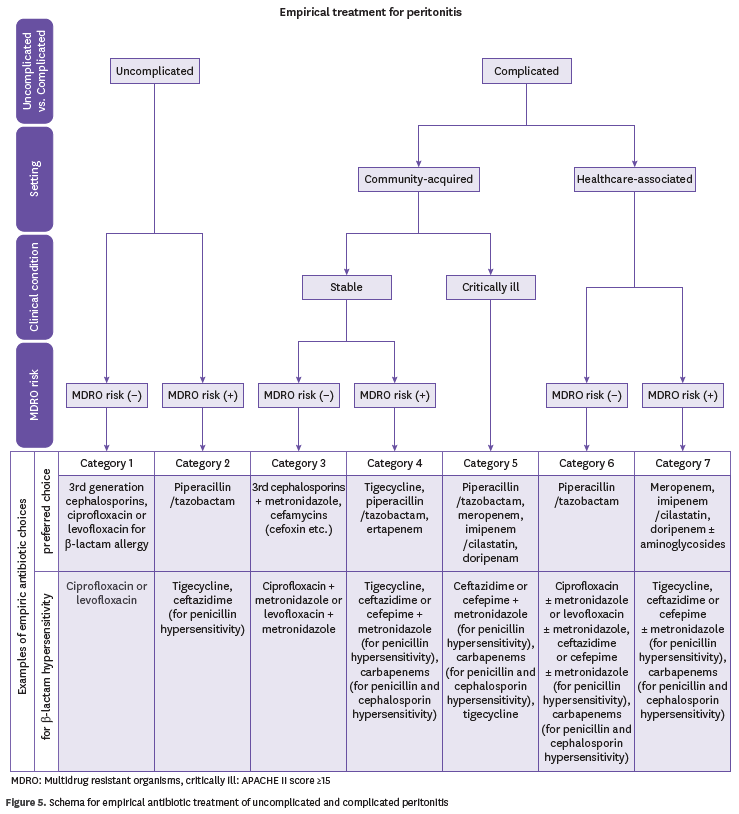
3. 복잡성 복막염의 경험적 항생제 치료
- 원인균의 항생제 감수성 결과가 가장 중요한 기준이며, 나라별 지역별 차이가 있으므로 이를 가장 우선 고려
- 지역사회 획득 복잡성 복막염에서 임상적으로 안정적인 경우 Cefoxitin을 사용 가능, Ceftriaxone, Cefotaxime, 또는 Cefuroxime과 Metronidazole 병합 사용 가능. b-lactams 항생제에 알레르기 있는 경우, Ciprofloxacin과 Metronidazole 병합 사용 가능
- 지역사회 획득 복잡성 복막염에서 임상적으로 안정적이나 다제내성균에 의한 감염 위험이 있는 경우 Ertapenem, Tigecycline, Piperacillin/tazobactam 사용 가능
- 지역사회 획득 복잡성 복막염에서 위중증인 경우 Piperacillin/tazobactam, Meropenem, Imipenem/cilastatin, Doripenem 사용 가능. Ceftazidime 또는 Cefepime과 Metronidazole의 병합 치료 가능
- 의료 관련 복잡성 복막염(3차 복막염 포함)에 대해 Enterococcus spp. MRSA, Candidia spp. 감염 위험성 평가하고, 균배양이 된 경우 확정적 치료로 권장. 다제내성균에 의한 감염 가능성이 낮을 경우에는 Piperacillin/tazobactam, 다제내성균 감염 가능성 있을 경우 주로 Meropenem, Imipenem/cilastatin, Doripenem 선택 권장
- b-lactams에 Aminoglycoside의 상시적 경험적 병합 치료는 권하지 않음
4. 담낭 및 담도 감염의 주요 원인균
- E. coli, K.pneumoniae, Enterobacter, P.aeruginosa, Enterococcus spp., Bacteroides 등
- ESBL 또는 Carbapenemase 생성 균주와 같은 다제내성 G(-) 균과 Enterococcus에 의한 담도계 감염이 증가
5. 담낭 및 담도 감염의 경험적 항생제 치료
- 경증 또는 중등증 급성 담관염 혹은 담낭염 환자 : Cefuroxime, Cefotaxime, Ceftriaxone을 경험적 항생제로 사용
- 담관/장 문합이 있는 경우 항-혐기균 효과가 있는 항생제를 선택 권장 : Cefotaxime or Ceftriaxone + Metronidazole 병합, Cefamycins(Cefoxitin, Cefmetazole 등)
- 중증 급성 담관염 혹은 담낭염 환자는 항-녹농균 효과가 있는 항생제 선택 권장: Ceftazidime 또는 Cefepime + Metronidazole 병합, Piperacillin/tazobactam, Meropenem, Imipenem/cilastatin
- 항생제 스튜어드십 측면에서 Vancomycin 혹은 Teicoplanin의 경험적 투여는 혈역학적으로 불안정한 환자나 패혈성 쇼크가 동반된 경우 고려
6. 항생제 내성균을 고려해야 할 위험인자
- 환자의 최근 항생제 노출력, 원내 감염, 기저질환(특히 간경화), 임상증상(패혈성 쇼크, 면역저하 상태, 호중구 감소, 낮은 혈색소 수치), 고령, 담도 시술 또는 수술, 다제내성균 보균, 요양시설 거주 병력 등
7. 복강 내 및 담도 배액관에서 동정된 균의 감수성에 맞춘 치료
- 의료 관련감염 또는 내성 병원체감염의 위험이 있는 지역사회 감염 환자 및 중증 환자에서 복강 내 검체 획득 권장
- 배액관에서 배양된 균에 대한 항생제 감수성을 고려한 치료보다 감염원 조절이 예후를 결정하는 데 더 중요
8. 복강 내 감염의 적절한 항생제 치료 기간
- 비복잡성 급성 대장게실염 : 항생제 투여 없이 임상적 경과 관찰 우선 고려
- 천공을 동반하지 않은 급성 또는 괴저성 충수돌기염, 급성 또는 괴저성 담낭염에서는 수술적 처치가 잘 된 경우 항생제 치료를 24시간 이내로 함
- 복강 내 감염에서 병소 제거가 적절하게 시행된 경우, 항생제 치료 기간은 4일(96시간)을 권고
- 병소 제거를 시행하지 않은 복강 내 감염에서는 임상상태가 정상화(예: 해열, 백혈구 수치의 정상화, 위장관 운동 회복)가 된 48시간 이후까지, 일반적으로 5~7일간 항생제 치료를 유지. 만약 초기 항생제 치료에 대한 호전이 없다면 병소 여부 확인과 제거를 고려
9. 복강 내 검체에서 분리된 Candidia spp. 에 대한 치료
- 복강 내 감염증 관련 임상 검체에서 Candida spp. 가 분리되었을 때, Echinocandin, Fluconazole, Voriconazole 치료를 고려
- 의료 관련 복강 내 감염증 환자의 경우, 효모균(Yeast)이 확인되고 불안정한 혈역학 지표를 보일 때, 경험적 항진균제(Echinocandin)의 투약 고려
- 일반적으로 복강 내 감염증 환자에서 항진균제의 투약은 확정적 치료 권고
Ref) 성인 복강 내 감염 항생제 사용지침
'가이드라인 > 감염' 카테고리의 다른 글
| 심혈관계 감염 (0) | 2023.11.02 |
|---|---|
| 국내 유입가능 해외 감염병 (0) | 2023.11.02 |
| 소화기계 감염 (0) | 2023.10.28 |
| 성매개감염(STI) 지침 (2) | 2023.10.27 |
| 요로감염 항생제 (0) | 2023.10.23 |